肝臓
 肝臓は腹部の右上に位置し、肋骨の下に収まっていて人間の体で一番大きい臓器です。
肝臓は腹部の右上に位置し、肋骨の下に収まっていて人間の体で一番大きい臓器です。
非常に機能が多く、たとえるなら人体の「化学工場」とも言えます。血液で運ばれた様々な栄養素が体内で効率よく使えるエネルギー源に変換されます。
さらに胆汁を合成し十二指腸内へと分泌させます。また再生能力が強いため、疾患などがあっても症状に現れにくいと言われています。
肝臓の主な疾患
肝臓の主な疾患は慢性・急性肝炎、肝硬変、肝臓癌、胆管細胞癌、転移性肝癌、などなどが挙げられます。主に外科的治療の対象になるのは肝癌です。
肝臓がん
肝臓がんは腫瘍の発生の形によって「原発性肝がん」と「転移性肝がん」の大きく2つに分けられます。
原発性肝がんは肝臓から発生したがんで、肝臓そのものの肝細胞から発生した肝細胞がんと肝臓の中のある胆管から発生する胆管細胞がんに分けられます。また、転移性肝癌とは、肝臓以外の別の臓器から発生した「がん」が肝臓に転移して腫瘍を作ったものです。肝臓には門脈を介して消化器からの血液が流れるため、主にもともとは肺や乳房、胃、膵臓、大腸などの消化器がんからの転移が多く見られます。
いずれにせよ肝臓がんは初期症状としては痛みなどないため、腫瘍そのものが大きくなるか、もしくは進行して他の症状が出ないと発見が遅れやすい傾向にあります。
肝臓がんでは初期では特有の症状というようなものが出にくく、発見されにくいのが特徴です。がんが進行し、大きくなり初めて外から触ってとしこりとして感じたり、右上腹部に圧迫感を感じるようになります。肝臓がんの場合は肝硬変も進行している状態が殆どですので、症状としては進行した肝硬変の症状と同じようになります。
つまり、一般的な食欲不振・体重減少・全身倦怠感・疲れやすい・微熱にくわえ、そして肝臓機能低下による腹痛・腹部膨満・腹水・黄疸が出てきます。他にも手のひらが紅色になるクモ状血管腫も見られる事があります。さらに進行すると吐血・下血の他、意識障害などの症状も出てきます。肝臓がんが腹膜に転移した場合、転移性腹膜炎を起こす事でお腹全体が張って硬くなります。また、肝臓がんがリンパ節、肺、骨、副腎などにも転移しますので、リンパ節の腫大やせき、血痰、骨痛などもみられることがあります。
肝臓がんの治療方法は、腫瘍の大きさ、腫瘍の数また肝機能の状態により治療方法が選ばれます。 手術での切除または移植などの外科的療法。そして化学塞栓療法、エタノール注入療法、ラジオ波焼灼療法、などのいくつかの内科的療法があります。
外科療法
 手術により悪い部分を切り取る方法です。全身麻酔で、手術時間は手術の方法によって異なりますが、およそ3~10時間程度かかり約2週間から4週間の入院期間が必要となります。 但し、肝硬変などが進んでおり肝臓の機能が悪い場合、手術に耐えられないばかりか、手術後、残った肝臓がうまく機能せずに肝不全に陥る危険があるため手術はできません。
手術により悪い部分を切り取る方法です。全身麻酔で、手術時間は手術の方法によって異なりますが、およそ3~10時間程度かかり約2週間から4週間の入院期間が必要となります。 但し、肝硬変などが進んでおり肝臓の機能が悪い場合、手術に耐えられないばかりか、手術後、残った肝臓がうまく機能せずに肝不全に陥る危険があるため手術はできません。
肝臓がんの切除術においては肝臓の機能的条件と肝がんの進行度の2つの項目を事前に考えなければなりません。 肝臓は体にとって大変重要な役割をもち、肝臓がなければ生きていけません。そのため、残る肝臓の機能が維持できないようでは手術をすることはできないことになります。本来、肝臓の働きが正常で問題がなければ全体の約70~75%程度まで切除することは可能です。逆に肝臓の働きが悪いと残りの肝臓だけでは肝臓の機能を果たすことができず全く切除できない場合もあります。
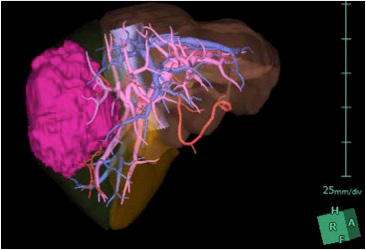 これらのことにより、手術前には黄疸、腹水の有無のほか、血液検査などで肝機能の低下がどの程度であるかを調べ、画像検査(CTスキャンなど)と特殊な核医学検査を併用して残る肝臓の体積や肝機能を算出し、「切り取る予定の肝臓の量」が「切り取っても大丈夫な肝臓の量」を超えないように手術をします。それが超えてしまうようであれば、その場合は手術の適応外と言う事になり、他の治療を選択していかなくてはなりません。
これらのことにより、手術前には黄疸、腹水の有無のほか、血液検査などで肝機能の低下がどの程度であるかを調べ、画像検査(CTスキャンなど)と特殊な核医学検査を併用して残る肝臓の体積や肝機能を算出し、「切り取る予定の肝臓の量」が「切り取っても大丈夫な肝臓の量」を超えないように手術をします。それが超えてしまうようであれば、その場合は手術の適応外と言う事になり、他の治療を選択していかなくてはなりません。
また近年腹腔鏡を使用した患者さんに負担の少ない手術例が増えていますが、肝臓がんの部分切除もお腹を大きく開腹することなく終える腹腔鏡補助下肝切除術が多く施術されるようになりました。腹腔鏡手術はとにかく体の負担とコストの負担が開腹手術に比べて軽く患者さんのメリットは計りしれません。また当科では少し大きめな肝臓切除を用手補助下の手術で行うことを積極的に取り入れております。
*肝切除を行う前には、術前に肝臓内の血管や胆管の位置を充分にシミュレーションを行い、切除範囲を決定しています。
転移性肝腫瘍に対するALPPS手術
ALPPS手術(associating liver partition and portal vein occlusion for staged hepatectomy)は2段階で大量肝切除を行う際により早い残肝再生が期待できる術式として注目されています。本法は約2週間程度の期間をあけた合計2回の手術で構成されます。1回目の手術で予定残肝の腫瘍切除に門脈血流遮断と肝実質切離を加えることで、より早い残肝再生を促し、早期に2回目の手術を完遂することができると考えられています。しかし、従来の大量肝切除時に併施されてきた門脈塞栓術と比べて、ALPPS手術は予定残肝の再生が早いという長所がある一方、高い合併症発生率や手術関連死亡率が報告されています。当科ではより慎重な手術適応の検討と患者さんへのご説明を行ったうえで積極的に残肝腫瘍ゼロを目指したALPPS手術を視野に入れて多角的な集学的治療を行っています。
手術以外の治療法
- ラジオ波焼灼療法(RFA)
- エコーで見ながら肝臓がんに直径約1.5mm程度の電極を挿入し、マイクロ波よりも周波数の低いラジオ波を流し約100℃前後の熱で焼いて、肝臓がんの細胞を壊死させます。 入院期間は約2週間で治療を受ける患者さんの体への負担は少ないのですが、まだ新しい治療法のため健康保険が適用されていません。治療を行う病院施設によって異なりますが、約数十万円の治療費がかかる所もあり事前によく担当医師と相談が必要です。
- 肝動脈塞栓療法(TAE)
- 肝臓は肝動脈の他、門脈からも血液を介し栄養を供給しています。 肝細胞がんの場合、肝動脈からのみ血液を供給しているため、肝動脈に詰め物(塞栓)をする事で肝細胞がんだけを壊死(細胞が死ぬこと)させる治療です。
- 経皮的エタノール注入療法(PEIT)
- 局所麻酔をして体の外からエコーで見ながら、肝臓がんに細長い針を刺しエタノールを注入します。エタノールはタンパク成分を凝固作用がありますので、これにより肝臓がんは壊死します。 ただし、週に一回程度で3・5回繰り返して行う治療ですので入院が必要となります。
- 抗がん剤(化学療法)
- ネクサバールと呼ばれる分子標的薬を内服していただく治療法です。
- 放射線療法
- 放射線療法とは放射線を細胞にあて細胞を死滅させる治療法です。手術のできない難しい部位にも治療を施すことができ、手術による患者さんの負担を軽くできるなどのメリットがあります。 しかし、放射線療法においてはがん細胞だけでなく正常な細胞に作用することも考えられます。そのために、いかにがん細胞だけを狙い撃ちできるかが大きなポイントとなります。
胆臓
胆道
胆道とは、肝臓でつくられる胆汁を十二指腸まで運ぶ道(管)のことです。その管は肝臓の中を走り、合流し徐々に太くなり、左右の胆管(左右肝管)となります。そして、1本の胆管(肝外胆管)となり十二指腸乳頭部につながっています。
途中に胆汁を蓄え、濃縮する袋が存在し、これが胆嚢です。胆汁は、老化した赤血球に由来し、老化赤血球代謝産物は、肝臓に運ばれ胆汁となり、胆道をへて十二指腸に注がれます。そして十二指腸で食物と混ざり、消化され便となります。便が茶色いのは胆汁が混ざるためです。
胆嚢の主な疾患
胆石症、胆嚢炎、胆管炎、胆管拡張症(胆管嚢腫)、原発性硬化性胆管炎、膵胆管合流異常症、胆管癌、 胆嚢癌 など。
胆道がん
胆道がんは、胆道に発生するがんであり、胆管がん(肝内胆管がん、肝外胆管がん)、胆嚢がん、乳頭部がんに分類されます。本邦では、1年に約23000人が胆道がんを発症しています。日本は、世界的にみて頻度が高く、胆管がんでは男性が多く、胆嚢がんは女性に多いことが分かっています。胆道がんの死亡率は、年々増加しており、発生率は年齢に比例し高くなっています。
外科療法
病期を正確に診断したうえで治療法を決定します。 胆道癌を根治できる唯一の治療法は外科手術です。可能なかぎり外科手術を行います。手術が出来ない場合は、化学療法など内科的治療を行います。また、黄疸があれば内視鏡的に閉塞した胆管にステント(プラスチック製、金属製)を埋込み、可及的に黄疸の解消に努めます。
手術療法
- ラジオ波焼灼療法(RFA)
- 胆道がんの根治的治療は手術しか方法がありません。胆道がんに対する外科的な手術の方法は、腫瘍の存在部位により選択されます。特に肝門部胆管がんなどで肝臓の近くにできた腫瘍の場合には、肝臓も含めた広範囲な切除が必要とされ、難易度が高い手術が必要となります。逆に腫瘍のできる部位が、十二指腸側である場合は、膵臓の切除を含めた手術が必要となります。また、動脈浸潤がある場合には動脈再建や肝動脈のバイパス手術を行うこともあります。難易度が高い手術にはなりますが、手術可能であれば積極的に手術治療を行なっています。
- 化学療法
- 抗がん剤治療になります。抗がん剤治療は日進月歩のスピードで展開しており、胆道がんに対する抗がん剤治療もめざましい進歩を遂げています。抗がん剤の代表的薬剤は、ジェムザールとティーエスワンです。ジェムザールは、経静脈的に投与します。通常は、それぞれ単剤で投与を行いますが、場合によりジェムザールとティーエスワンを併用することもあります。ジェムザール、ティーエスワンともに外来で通院しながらの治療となります。
- 放射線療法
- がんの進行が局所にとどまっている場合に、抗がん剤と併用して放射腺療法を行うことがあります。骨転移による疼痛緩和の目的で行われることも多いようです。通常、1回2Gyで25回の照射を行っています。通常は入院治療になりますが、希望により外来通院での治療も可能です。
膵臓
膵臓は胃の後側にあり、厚さ約3cm、長さ約15㎝くらいの大きさで、膵頭部・体部・尾部の3つの区域に分かれます。膵頭部は十二指腸に囲まれており、肝臓で産生される胆汁の通り道(総胆管)と膵管が膵頭部で合流して、胆汁と膵液は十二指腸のファーター乳頭部から排出されます。
膵臓の大きな働きには、食べたものを消化する働き(外分泌作用)と血糖値を正常に保つ働き(内分泌作用)があります。
- 外分泌作用
- 膵液中に含まれるアミラーゼ、トリプシン、リパーゼなどの消化酵素を十二指腸へ分泌し、食べ物を消化・分解します。
- 内分泌作用
- インスリンやグルカゴンなどの血糖調節ホルモンを血液中へ分泌し、血糖値を上げたり下げたり適宜調節します。
膵臓癌
膵臓癌は、膵管の上皮から発生する悪性腫瘍のことを言い、一般的には「浸潤性膵管癌」のことをさします。日本では年々増加しており、癌の発生部位の死亡者数から見ると、2010年には男性が第5位、女性が第4位で年間約2万8千人の方が膵臓癌により死亡されていると報告されています。ここでは主に浸潤性膵管癌の治療法について説明します。
膵臓癌の治療について
治療方針
当科では膵臓癌に対し、手術治療・化学療法・放射線療法を行っております。根治が期待できる治療方法は「手術によって癌を残さず切除すること」です。したがって、癌を残さず切除することが可能で、年齢や持病などによって手術に耐えられないような状況でなければ、積極的な手術治療をお勧めしています。そのため膵臓癌を疑われた患者さんは腹部超音波検査、造影CT検査、腹部MRI検査、内視鏡的逆行性膵胆管造影(ERCP)検査、超音波内視鏡(EUS)検査などの精密検査を受けていただきます。術前検査で癌を残さず切除することが不可能と診断した場合は、抗癌剤による全身化学療法や放射線療法を行います。
膵癌術前化学療法
浸潤性膵肝癌(膵癌)は消化器癌の中で最も難治であり、その治療成績の向上には集学的治療が必須です。近年化学療法の大幅な進歩とともに局所進行膵癌や切除不能病変に対する術前補助療法に関する第二相試験の報告が2000年ごろから大幅に増加しています。膵癌に対する術前補助化学療法には、①腫瘍の悪性度を推し量り、反応の良い患者を選択して外科治療を行うことで予後の改善を図る、②微小癌転移の早期治療が可能、③術後よりも術前の化学療法で高い忍容性が見込まれる、④腫瘍縮小効果により根治切除率の向上、などの利点があると考えられます。当科では切除可能境界病変および切除不能病変に対する術前化学療法(Gemcitabine+nabPaclitaxel)を行っています。
切除境界病変に対する化学療法を施行した後の手術適応は
①新たな遠隔転移出現無し
②化学療法施行によるPS低下無し
③化学療法施行後にCA19-9上昇なし
とし、さらには切除不能病変に対する化学療法施行後の手術適応は
①画像上の遠隔転移の消失
②化学療法施行によるPS低下無し
③化学療法施行後にCA19-9上昇なし
としています。
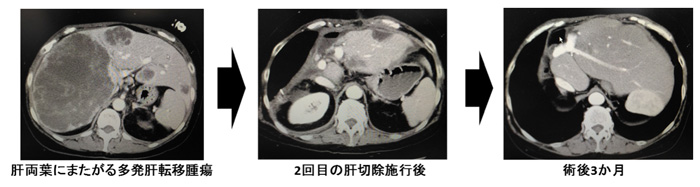
実際の治療例:切除不能膵癌に対して術前補助化学療法を施行され良好な治療効果を得て根治術に至った症例
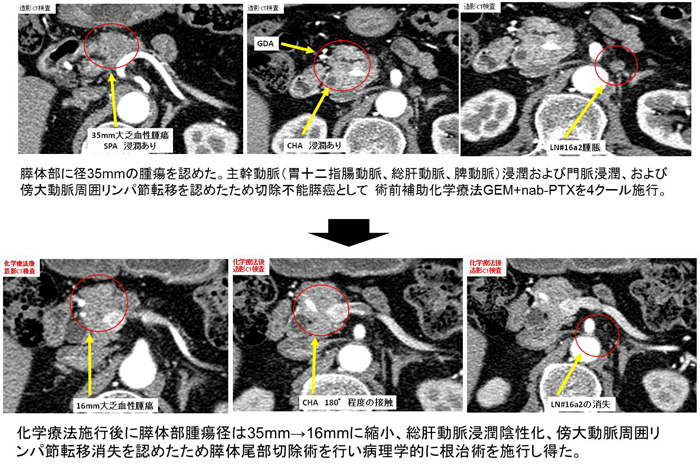
手術治療
膵臓癌に対する手術は、膵臓のどこにできたか(腫瘍の局在)、癌の広がり、周囲の血管への浸潤の有無などによって、術式を決定します。手術治療では癌の遺残を少しでもなくすため、原則、周囲のリンパ節や神経叢を一緒に切除します。また手術中に膵臓の切離面に対し、迅速病理組織診断を行うことで癌の遺残がないことを確認します。
門脈という重要な血管に浸潤がある場合は、一部合併切除して血行再建を行います。当科では他施設で切除不能と診断されても遠隔転移や腹膜播種を伴わなければ、積極的に高難度技術の血行再建を行うことで切除にいたる患者さんも少なくありません。切除可能か不能かの診断は施設によって異なるといっても過言ではありません。治療方針や術式の決定についてのセカンド・オピニオンも受け付けておりますので、いつでもご相談ください。
- 膵頭十二指腸切除術
- 膵頭部に癌がある場合に行われる手術で、十二指腸と肝外胆管、胆嚢を含めて膵頭部を切除します。切除後には胆管(胆汁の通り道)・膵管(膵液の通り道)・十二指腸(食事の通り道)の再建が必要になります。胃に浸潤しているような場合は、必要に応じて胃の一部を切除することもあります。
- 膵体尾部切除術
- 癌が膵体部や尾部にある場合に行われる手術で、癌の遺残をなくすために脾臓を栄養する血管を切除するので脾臓は一緒に切除します。切除後の再建は必要ありません。
- 膵全摘術
- 膵頭十二指腸切除や膵体尾部切除を行っても、残った膵臓に明らかに癌が遺残するような場合、膵臓すべてを切除することがあります。胆管・十二指腸の再建が必要になります。膵臓の外分泌・内分泌機能が失われるため、術後に消化剤の内服やインスリン注射が必須になります。
- 術前化学放射線療法
- 膵臓癌は手術治療によっても再発が多い癌であり、術前の画像診断で切除可能か不能かの判断が困難な(borderline resectable)患者さんもいます。当科では遠隔転移や腹膜播種がなくても手術治療で癌の遺残の可能性が高いと判断される患者さんに対して、約2か月間の術前化学放射線療法を行った後に手術を行っています。癌の遺残を少しでもなくすことや、待機期間中に潜在的な遠隔転移が顕在化することで切除不能な患者さんに対する手術治療を回避することができるなどの利点があります。
- 全身化学療法(抗癌剤治療)
- 膵臓癌は非常に化学療法(抗癌剤治療)が効きにくい癌で、化学療法のみで治療を行ったとしても癌の根治は期待できません。しかしゲムシタビン、S-1、エルロチニブといった抗癌剤が保険適応となり、化学療法の成績も徐々に向上してきました。当科では診断時に遠隔転移や腹膜播種が判明して切除不能と診断された患者さんや、手術後に再発した患者さんに対し腫瘍の増大を遅らせ、生活の質をできるだけ保っての延命効果を期待した全身化学療法を行っています。また根治切除後の患者さんに対しても、再発を少しでも減らす予防目的で積極的に術後補助化学療法を行っております。化学療法のために長期入院を強いられることは少なく、外来通院で治療を受けながら、通常の生活を継続される患者さんがほとんどです。最近は抗癌剤治療だけで2年以上通院される患者さんもいます。
- 放射線療法
- 膵臓癌は放射線療法の感受性も低く、放射線療法では根治も延命効果も期待できないとされています。しかし、膵臓癌による腹痛や腰背部痛といった癌性疼痛に対する症状の緩和の効果は期待できるとされており、患者さんの状態に応じて放射線療法も行っております。また切除可能か不能かの判断が困難な患者さん(borderline resectable膵臓癌)に対しては、術前に化学療法に加え腫瘍本体と辺縁に放射線を照射する、術前化学放射線療法を行うことで、癌の遺残をなくし、術後再発を少なくする試みに取り組んでおります。
- 膵臓癌以外の膵腫瘍に対する手術
- 当科では膵臓癌以外の膵腫瘍に対しても症例に応じた手術を行っております。膵管内乳頭粘液性腫瘍(IPMN)、膵粘液嚢胞性腫瘍(MCN)、膵内分泌腫瘍(pNET)といった比較的稀な膵腫瘍に対する手術経験も豊富で、腫瘍核出術(腫瘍だけを切除する方法)や腹腔鏡補助下膵体尾部切除術など症例に応じて低侵襲手術も積極的に行っております。
関連ページ
受診される方へ
- 初診をご希望の方は、紹介状をお持ちになって外来受付時間内に当センターへ直接お越しください。
- 初診希望で紹介状をお持ちの方は、電話でのご予約も可能です。
- 再診を希望の方で予約のない方は、代表電話番号より外科外来へご相談ください。
- 肝移植・膵移植をご希望の方は、代表電話番号より移植コーディネーターの池田 千絵(いけだ ちえ)へお問い合わせください。